Gagal ginjal kronis
Artikel ini memberikan informasi dasar tentang topik kesehatan. |
Gagal ginjal kronis atau penyakit ginjal kronis (bahasa Inggris: chronic kidney disease, disingkat CKD) adalah jenis penyakit ginjal yang mana terdapat kehilangan fungsi ginjal secara bertahap selama beberapa bulan hingga bertahun-tahun.[3][1] Pada awalnya, gangguan ini tidak menimbulkan gejala, seiring waktu gejalanya mungkin termasuk pembengkakan kaki, merasa lelah, muntah, kehilangan nafsu makan, dan kebingungan.[3] Komplikasi termasuk peningkatan risiko penyakit jantung, tekanan darah tinggi, penyakit tulang, dan anemia.[4][5][10]
| Gagal ginjal kronis | |
|---|---|
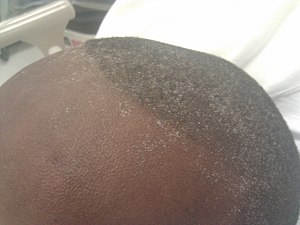 | |
| Kristal urea atau uremic frost pada kepala pada seseorang dengan penyakit ginjal kronis | |
| Informasi umum | |
| Nama lain | Penyakit ginjal kronis, gagal ginjal, gangguan fungsi ginjal |
| Spesialisasi | Nefrologi |
| Penyebab | Diabetes, tekanan darah tinggi, glomerulonefritis, penyakit ginjal polikistik, asam urat[1][2] |
| Aspek klinis | |
| Gejala dan tanda | Awal: Tidak ada[3] Berikutnya: pembengkakan kaki, merasa lelah, muntah, kehilangan nafsu makan, kebingungan[3] |
| Komplikasi | penyakit jantung, tekanan darah tinggi, anemia[4][5] |
| Durasi | Jangka panjang[1] |
| Diagnosis | Tes darah, tes urin[6] |
| Perawatan | Obat untuk mengelola tekanan darah, gula darah, dan menurunkan kolesterol, terapi penggantian ginjal, transplantasi ginjal[7][8] |
| Distribusi dan frekuensi | |
| Prevalensi | 753 juta (2016)[9] |
| Kematian | 1,2 juta (2015)[2] |
Penyebab penyakit ginjal kronis termasuk diabetes, tekanan darah tinggi, glomerulonefritis, dan penyakit ginjal polikistik.[1][2] Faktor risiko termasuk riwayat keluarga dengan penyakit ginjal kronis.[3] Diagnosis dilakukan dengan tes darah untuk mengukur perkiraan laju filtrasi glomerulus (eGFR), dan tes urin untuk mengukur albumin.[6] Ultrasonografi atau biopsi ginjal dapat dilakukan untuk menentukan penyebab yang mendasarinya.[1] Beberapa sistem penjenjangan berbasis keparahan tetap digunakan.[11][12]
Penapisan pada orang-orang yang memiliki faktor risiko dianjurkan pada pedoman.[6] Pengobatan awal mungkin termasuk obat-obatan untuk menurunkan tekanan darah, gula darah, dan kolesterol.[8] Angiotensin converting enzyme inhibitor (ACEI) atau antagonis reseptor angiotensin II (ARB) pada umumnya merupakan agen lini pertama untuk pengendalian tekanan darah, karena obat-obat tersebut memperlambat perkembangan penyakit ginjal dan risiko penyakit jantung.[13] Loop diuretik dapat digunakan untuk mengontrol edema dan, jika perlu, untuk menurunkan tekanan darah lebih lanjut.[8][14][15] Penggunaan NSAID harus dihindari.[8] Langkah-langkah lain yang direkomendasikan termasuk tetap aktif, dan perubahan diet tertentu seperti diet rendah garam dan jumlah protein yang tepat.[8][16] Pengobatan untuk anemia dan penyakit tulang juga mungkin diperlukan.[17][18] Penyakit berat memerlukan hemodialisis, dialisis peritoneum, atau transplantasi ginjal untuk bertahan hidup.[7]
Tanda dan gejala
suntingGagal ginjal kronis pada awalnya tanpa gejala, dan biasanya terdeteksi pada pemeriksaan darah rutin dengan peningkatan kreatinin serum, atau protein dalam urin. Saat fungsi ginjal berkurang:
- Tekanan darah meningkat karena kelebihan cairan dan produksi hormon vasoaktif yang dihasilkan oleh ginjal melalui sistem renin-angiotensin, meningkatkan risiko terkena hipertensi dan gagal jantung.
- Urea terakumulasi, menyebabkan azotemia dan akhirnya uremia (gejala mulai dari kelesuan hingga perikarditis dan ensefalopati). Karena konsentrasi sistemik yang tinggi, urea diekskresikan dalam keringat ekrin pada konsentrasi tinggi dan mengkristal pada kulit saat keringat menguap (" uremic frost").
- Kalium terakumulasi dalam darah (hiperkalemia dengan berbagai gejala termasuk malaise dan aritmia jantung yang berpotensi fatal). Hiperkalemia biasanya tidak berkembang sampai laju filtrasi glomerulus jatuh menjadi kurang dari 20-25 ml/menit/1,73 m2, yang mana titik ginjal mengalami penurunan kemampuan untuk kalium mengeluarkan. Hiperkalemia pada GGK dapat diperburuk oleh asidemia (yang menyebabkan pergeseran kalium ekstraseluler) dan dari kurangnya insulin.[19]
- Gejala kelebihan cairan dapat berkisar dari edema ringan hingga edema paru yang mengancam jiwa.
- Hiperfosfatemia terjadi akibat eliminasi fosfat yang buruk di ginjal. Hiperfosfatemia berkontribusi terhadap peningkatan risiko kardiovaskular dengan menyebabkan kalsifikasi vaskular.[20] Konsentrasi yang bersirkulasi dari fibroblast growth factor-23 (FGF-23) meningkat secara progresif ketika kapasitas ginjal untuk ekskresi fosfat menurun yang mungkin berkontribusi pada hipertrofi ventrikel kiri dan peningkatan mortalitas pada orang dengan GGK.[21][22]
- Hipokalsemia hasil dari kekurangan 1,25 dihydroxyvitamin D3 (yang disebabkan oleh tinggi FGF-23 dan massa ginjal berkurang)[23] dan perlawanan terhadap aksi hormon paratiroid.[24] Osteosit bertanggung jawab untuk peningkatan produksi FGF-23, yang merupakan inhibitor poten enzim 1-alpha-hidroksilase (bertanggung jawab untuk konversi dari 25-hidroksikolekalsiferol ke 1,25 dihidroksivitamin D3).[25] Berikutnya, kondisi ini berkembang menjadi hiperparatiroidisme sekunder, osteodistrofi ginjal, dan kalsifikasi pembuluh darah yang selanjutnya mengganggu fungsi jantung. Konsekuensi ekstrem yaitu terjadinya kondisi langka yang disebut calciphylaxis.[26]
- Perubahan metabolisme mineral dan tulang yang dapat menyebabkan 1) kelainan kalsium, fosfor ( fosfat ), hormon paratiroid, atau metabolisme vitamin D ; 2) kelainan pada pergantian tulang, mineralisasi, volume, pertumbuhan linear, atau kekuatan (osteodistrofi ginjal); dan 3) kalsifikasi jaringan lunak atau jaringan lunak lainnya.[10] Gangguan tulang dan mineral karena GGK telah dikaitkan dengan luaran yang buruk.[10]
- Asidosis metabolik dapat terjadi akibat penurunan kapasitas untuk menghasilkan cukup amonia dari sel-sel tubulus proksimal.[19] Asidemia mempengaruhi fungsi enzim dan meningkatkan rangsangan membran jantung dan neuron dengan mempromosikan hiperkalemia.[27]
- Anemia sering terjadi dan terutama terjadi pada mereka yang membutuhkan hemodialisis. Penyebabnya multifaktoral, tetapi meliputi peningkatan peradangan, pengurangan Eritropoietin, dan hiperurisemia yang menyebabkan penekanan sumsum tulang.
- Pada tahap selanjutnya, kakeksia dapat berkembang, menyebabkan penurunan berat badan yang tidak disengaja, pengecilan otot, kelemahan dan anoreksia.[28]
- Disfungsi seksual sangat umum pada pria dan wanita dengan GGK. Mayoritas pria mengalami penurunan gairah seks, kesulitan mendapatkan ereksi, dan mencapai orgasme, dan masalahnya semakin buruk dengan bertambahnya usia. Mayoritas wanita mengalami masalah dengan gairah seksual, dan menstruasi yang menyakitkan dan masalah dengan melakukan dan menikmati seks menjadi umum terjadi.[29]
- Orang dengan GGK lebih mungkin mengembangkan aterosklerosis dibandingkan dengan populasi umum daripada penyakit kardiovaskular, suatu efek yang mungkin setidaknya diperantarai sebagian oleh racun uremik.[30]
- Orang dengan GGK dan penyakit kardiovaskular memiliki prognosis yang jauh lebih buruk daripada orang-orang yang hanya memiliki penyakit kardiovaskular.[31]
Penyebab
suntingTiga penyebab paling umum GGK dalam urutan frekuensi pada 2015 adalah diabetes mellitus, hipertensi, dan glomerulonefritis.[32] Sekitar satu dari lima orang dewasa dengan hipertensi dan satu dari tiga orang dewasa dengan diabetes menderita GGK. Jika penyebabnya tidak diketahui, hal itu disebut idiopatik.[33]
Secara historis, penyakit ginjal telah diklasifikasikan menurut bagian anatomi ginjal yang terlibat, yaitu:
- Penyakit pembuluh darah termasuk penyakit pembuluh darah besar seperti stenosis arteri ginjal bilateral dan penyakit pembuluh darah kecil seperti nefropati iskemik, sindrom hemolitik-uremik, dan vaskulitis.
- Penyakit glomerular terdiri dari kelompok yang beragam dan diklasifikasikan ke dalam:
- Penyakit glomerulus primer seperti glomerulosklerosis segmental fokal dan nefropati IgA (atau nefritis)
- Penyakit glomerular sekunder seperti nefropati diabetik dan lupus nefritis
- Penyakit tubulointerstisial termasuk nefritis tubulointerstitial kronis yang diinduksi obat dan toksin, dan refluks nefropati.
- Nefropati obstruktif, sebagaimana dicontohkan oleh batu ginjal bilateral dan hiperplasia prostat jinak dari kelenjar prostat. Cacing kremi dapat menginfeksi ginjal dapat menyebabkan nefropati obstruktif, tetapi kejadian ini jarang.
Diagnosis
suntingDiagnosis GGK sebagian besar didasarkan pada anamnesis, pemeriksaan dan dipstick urin yang dikombinasikan dengan pengukuran kadar kreatinin serum (lihat di atas). Penting untuk membedakan GGK dari gagal ginjal akut (GGK) atau cedera ginjal akut (AKI) karena GGA dapat terbalikkan. Salah satu petunjuk diagnostik yang membantu membedakan GGK dari GGA adalah peningkatan kreatinin serum secara bertahap (lebih dari beberapa bulan atau tahun) dibandingkan dengan peningkatan kreatinin serum secara mendadak (beberapa hari hingga beberapa minggu). Pada banyak orang dengan GGK, penyakit ginjal sebelumnya atau penyakit lain yang mendasarinya sudah diketahui. Sejumlah besar hadir dengan GGK dari penyebab yang tidak diketahui.
Skrining
suntingSkrining pada orang-orang yang tidak memiliki gejala atau faktor risiko untuk GGK tidak dianjurkan.[34][35] Mereka yang harus diskrining meliputi: orang-orang yang hipertensi atau memiliki riwayat penyakit kardiovaskular, orang-orang yang menderita diabetes atau obesitas, orang-orang yang berusia> 60 tahun, orang-orang dengan keturunan Afrika-Amerika, orang-orang yang memiliki riwayat penyakit ginjal di masa lalu, dan orang-orang yang memiliki kerabat yang memiliki penyakit ginjal yang membutuhkan dialisis.
Skrining harus mencakup perhitungan perkiraan GFR (eGFR) dari tingkat kreatinin serum, dan pengukuran albumin urin terhadap rasio kreatinin (ACR) dalam spesimen urin pagi hari pertama (ini mencerminkan jumlah protein yang disebut albumin dalam urin), serta penapisan dipstick urin untuk hematuria.[36]
Laju filtrasi glomerulus (GFR) berasal dari kreatinin serum dan sebanding dengan 1/kreatinin, yaitu hubungan timbal balik: semakin tinggi kreatinin, semakin rendah GFR. Hal ini mencerminkan satu aspek fungsi ginjal: seberapa efisien glomeruli bekerja. GFR normal yaitu 90-120 mL/menit. Satuan kreatinin bervariasi antar-negara. Tetapi karena glomeruli membentuk <5% dari massa ginjal, GFR tidak menunjukkan semua aspek kesehatan dan fungsi ginjal. Hal ini dapat dilakukan dengan menggabungkan kadar GFR dengan penilaian klinis orang tersebut, termasuk status cairan, dan mengukur kadar hemoglobin, kalium, fosfat, dan hormon paratiroid (PTH).
Ultrasonografi
suntingUltrasonografi ginjal bermanfaat untuk tujuan diagnostik dan prognostik pada penyakit ginjal kronis. Perubahan patologis yang mendasari seperti sklerosis glomerulus, atrofi tubular, fibrosis interstitial atau peradangan, hasilnya sering kali meningkat ekogenisitas korteks.
Pencitraan tambahan
suntingTes tambahan mungkin termasuk pemindaian MAG3 untuk mengonfirmasi aliran darah dan menetapkan fungsi diferensial antara kedua ginjal. Pemindaian asam dimerkaptosuksinat (DMSA) juga digunakan dalam pencitraan ginjal; dengan kedua MAG3 dan DMSA digunakan pengelatan dengan elemen radioaktif technetium-99.[37]
Tahapan
suntingTingkat filtrasi glomerulus (GFR) ≥ 60 ml/menit/1,73 m2 dianggap normal tanpa penyakit ginjal kronis jika tidak ada kerusakan ginjal.
Kerusakan ginjal adalah tanda-tanda kerusakan yang terlihat pada darah, urin, atau studi pencitraan yang meliputi rasio albumin/kreatinin laboratorium (ACR) ≥ 30.[38] Semua orang dengan GFR <60 ml/menit/1,73 m2 selama 3 bulan didefinisikan memiliki penyakit ginjal kronis.[38]
Protein dalam urin dianggap sebagai penanda independen untuk memburuknya fungsi ginjal dan penyakit kardiovaskular. Oleh karena itu, pedoman Inggris menambahkan huruf "P" ke tahap penyakit ginjal kronis jika kehilangan protein signifikan.[39]
- Tahap 1: Fungsi sedikit berkurang; kerusakan ginjal dengan GFR normal atau relatif tinggi (≥90 ml/menit/1,73 m2) dan albuminuria persisten. Kerusakan ginjal didefinisikan sebagai kelainan patologis atau penanda kerusakan, termasuk kelainan pada tes darah atau urin atau studi pencitraan.[38]
- Tahap 2: Reduksi GFR ringan (60-89 ml/menit/1,73 m2) dengan kerusakan ginjal. Kerusakan ginjal didefinisikan sebagai kelainan patologis atau penanda kerusakan, termasuk kelainan pada tes darah atau urin atau studi pencitraan.[38]
- Tahap 3: Reduksi GFR moderat (30-59 ml/msnit/1,73 m2).[38] Pedoman Inggris membedakan antara tahap 3A (GFR 45-59) dan tahap 3B (GFR 30-44) untuk keperluan skrining dan rujukan.[39]
- Tahap 4: Reduksi GFR parah (15-29 ml /menit/1,73 m2) [38] Persiapan untuk terapi penggantian ginjal.
- Tahap 5: Gagal ginjal yang terjadi (GFR <15 ml /menit/1,73 m2), terapi penggantian ginjal permanen,[38] atau penyakit ginjal tahap akhir.
Istilah "penyakit ginjal kronis yang tidak tergantung dialisis" (NDD-GGK) adalah sebutan yang digunakan untuk mencakup status orang-orang dengan GGK mapan yang belum memerlukan perawatan pendukung kehidupan untuk gagal ginjal yang dikenal sebagai terapi penggantian ginjal (kidney replacement therapy, RRT, termasuk dialisis pemeliharaan atau transplantasi ginjal). Kondisi individu dengan GGK, yang memerlukan salah satu dari dua jenis terapi penggantian ginjal (dialisis atau transplantasi), disebut sebagai penyakit ginjal stadium akhir (end-stage renal disease, ESRD). Oleh karena itu, permulaan ESRD secara praktis merupakan kesimpulan yang tidak dapat diubah dari NDD-GGK. Meskipun status NDD-GGK mengacu pada status orang dengan tahap GGK sebelumnya (tahap 1 hingga 4), orang dengan tahap GGK lanjut (tahap 5), yang belum memulai terapi penggantian ginjal, juga disebut sebagai NDD-GGK.
Pengobatan
suntingSelain mengendalikan faktor risiko lain, tujuan terapi adalah untuk memperlambat atau menghentikan perkembangan GGK. Kontrol tekanan darah dan pengobatan penyakit awal merupakan prinsip utama penangangan.
Tekanan darah
suntingAngiotensin converting enzyme inhibitor (ACEIs) atau antagonis reseptor angiotensin II (ARB) direkomendasikan sebagai agen lini pertama karena mereka terbukti memperlambat penurunan fungsi ginjal, relatif terhadap penurunan yang lebih cepat pada orang-orang yang tidak menggunakan salah satu agen ini.[13] Obat-obatan tersebut juga telah ditemukan mengurangi risiko kejadian kardiovaskular utama seperti infark miokard, stroke, gagal jantung, dan kematian akibat penyakit kardiovaskular bila dibandingkan dengan plasebo pada individu dengan GGK.[13] ACEI mungkin lebih unggul dari ARB untuk perlindungan terhadap perkembangan menjadi gagal ginjal dan kematian dari penyebab apa pun pada mereka yang menderita GGK.[13] Penurunan tekanan darah yang agresif mengurangi risiko kematian orang.[40]
Tindakan lain
sunting- Dianjurkan pengobatan agresif lipid darah tinggi.[41]
- Diet rendah protein, rendah garam dapat menyebabkan perkembangan GGK yang lebih lambat dan pengurangan proteinuria serta mengendalikan gejala GGK lanjut untuk menunda dimulainya dialisis.[42] Diet rendah protein yang dirancang khusus, dirancang untuk keasaman rendah, dapat membantu mencegah kerusakan ginjal bagi orang-orang dengan GGK.[43]
- Anemia - Direkomendasikan tingkat target hemoglobin 9-12 g/dL;[44][45] meningkatkan kadar hemoglobin ke kisaran normal belum terbukti bermanfaat.[46]
- Pedoman merekomendasikan pengobatan dengan besi parenteral sebelum perawatan dengan eritropoietin.
- Penggantian eritropoietin sering diperlukan pada orang dengan penyakit lanjut.[47]
- Tidak jelas apakah androgen meningkatkan anemia.[48]
- Calcitriol direkomendasikan untuk defisiensi vitamin D dan kontrol penyakit tulang metabolik.
- Pengikat fosfat digunakan untuk mengontrol kadar serum fosfat, yang biasanya meningkat pada penyakit ginjal kronis lanjut.
- Inhibitor fosfodiesterase-5 dan seng dapat meningkatkan disfungsi seksual pada pria.[29]
Terapi penggantian ginjal
suntingPada tahap 5 GGK, terapi penggantian ginjal biasanya diperlukan, dalam bentuk dialisis atau transplantasi ginjal.
Pada GGK, banyak toksin uremik yang menumpuk di dalam darah. Bahkan ketika ESRD (sebagian besar identik dengan GGK5) diobati dengan dialisis, kadar toksin tidak kembali normal karena dialisis tidak begitu efisien. Demikian pula, setelah transplantasi ginjal, kadarnya mungkin tidak kembali normal karena ginjal yang ditransplantasikan mungkin tidak bekerja 100%. Jika demikian, tingkat kreatinin sering normal. Toksin menunjukkan berbagai aktivitas sitotoksik dalam serum dan memiliki berat molekul berbeda, dan beberapa toksin terikat dengan protein lain, terutama untuk albumin.
Toksin uremik diklasifikasikan menjadi tiga kelompok sebagai zat terlarut kecil yang larut dalam air, zat terlarut dengan berat molekul sedang, dan zat terlarut yang terikat protein.[49] Hemodialisis dengan membran dialisis fluks tinggi, perawatan lama atau sering, dan peningkatan aliran darah/dialisat telah meningkatkan pembuangan toksin uremik berat molekul kecil yang larut dalam air. Molekul dengan berat sedang dihilangkan secara lebih efektif dengan hemodialisis menggunakan membran fluks tinggi, filtrasi hemodia, dan hemofiltrasi. Namun, pengobatan dialisis konvensional terbatas dalam kemampuannya untuk menghilangkan racun uremik yang terikat protein.[50]
Prognosis
suntingGagal ginjal kronis meningkatkan risiko penyakit kardiovaskuler, dan orang dengan GGK sering memiliki faktor risiko lain untuk penyakit jantung, seperti lemak darah tinggi. Penyebab kematian paling umum pada orang dengan GGK adalah penyakit kardiovaskular daripada gagal ginjal.
Penyakit ginjal kronis menghasilkan kematian semua penyebab yang lebih buruk (angka kematian keseluruhan) yang meningkat dengan menurunnya fungsi ginjal.[51] Penyebab utama kematian pada penyakit ginjal kronis adalah penyakit kardiovaskular, terlepas dari apakah ada perkembangan ke tahap 5.[51][52][53]
Terapi penggantian ginjal dapat mempertahankan orang tanpa batas waktu dan memperpanjang hidup, tetapi kualitas hidup dipengaruhi secara negatif.[54][55] Transplantasi ginjal meningkatkan kelangsungan hidup orang dengan GGK tahap 5 bila dibandingkan dengan pilihan lain;[56][57] Namun, hal ini dikaitkan dengan peningkatan mortalitas jangka pendek karena komplikasi operasi. Selain transplantasi, hemodialisis intensitas tinggi di rumah tampaknya terkait dengan peningkatan kelangsungan hidup dan kualitas hidup yang lebih besar, bila dibandingkan dengan hemodialisis konvensional tiga kali seminggu dan dialisis peritoneum.[58]
Orang dengan ESRD berada pada peningkatan risiko keseluruhan untuk kanker.[59] Risiko ini sangat tinggi pada orang yang lebih muda dan secara bertahap berkurang seiring bertambahnya usia.[59] Organisasi profesi khusus medis merekomendasikan bahwa dokter tidak melakukan skrining kanker rutin pada orang dengan harapan hidup terbatas karena ESRD karena bukti tidak menunjukkan bahwa tes tersebut mengarah pada hasil yang lebih baik.[60][61]
Epidemiologi
suntingSekitar satu dari sepuluh orang memiliki penyakit ginjal kronis. Di Kanada 1,9 hingga 2,3 juta orang diperkirakan memiliki GGK pada tahun 2008.[46] Gagal ginjal kronis memengaruhi sekitar 16,8% orang dewasa AS berusia 20 tahun ke atas dalam periode 1999 hingga 2004.[62] Pada 2007, 8,8% dari populasi Inggris Raya dan Irlandia Utara memiliki gejala GGK.[63]
Penyakit ginjal kronis adalah penyebab 956.000 kematian secara global pada 2013, naik dari 409.000 kematian pada 1990.[64]
Sosial dan budaya
suntingInternational Society of Nephrology adalah badan internasional yang mewakili spesialis penyakit ginjal.
Amerika Serikat
sunting- National Kidney Foundation adalah organisasi nasional yang mewakili orang-orang dengan penyakit ginjal kronis dan para profesional yang mengobati penyakit ginjal.
- American Kidney Fund adalah organisasi nirlaba nasional yang menyediakan bantuan keuangan terkait perawatan untuk satu dari setiap lima orang yang menjalani dialisis setiap tahun.
- Renal Support Network adalah organisasi nirlaba, berfokus pada pasien, yang dikelola pasien yang menyediakan layanan nonmedis bagi mereka yang terkena GGK.
- Asosiasi Pasien Ginjal Amerika adalah kelompok nirlaba, berpusat pada pasien yang berfokus pada peningkatan kesehatan dan kesejahteraan GGK dan orang-orang yang menjalani dialisis.
- Renal Physicians Association adalah asosiasi yang mewakili para profesional nefrologi.
Britania Raya
suntingFederasi Ginjal Nasional Inggris dan Asosiasi Pasien Ginjal Inggris (BKPA) mewakili orang dengan penyakit ginjal kronis. Asosiasi Renal mewakili dokter ginjal dan bekerja erat dengan Kerangka Layanan Nasional untuk penyakit ginjal.
Indonesia
sunting- Indonesia Kidney Care Club = Klub Sayang Ginjal, merupakan suatu organisasi non profit dan independen yang terdiri dari pasien-pasien yang menderita gangguan ginjal dan masyarakat yang sadar terhadap kesehatan ginjal, dengan memberikan informasi dan edukasi mengenai ginjal untuk mencapai kualitas hidup yang lebih baik.
- Perhimpunan Nefrologi Indonesia (PERNEFRI) merupakan perhimpunan para dokter seminat khususnya yang bergerak di bidang Nefrologi dan Hipertensi.
Penelitian
suntingSaat ini, beberapa senyawa sedang dalam pengembangan untuk pengobatan GGK. Senyawa termasuk angiotensin receptor blocker (ARB) olmesartan medoxomil dan sulodeksid, campuran heparin dengan berat molekul rendah dan dermatan sulfat.[65][66]
Penelitian yang tidak lengkap dengan pelaporan lengkap diperlukan untuk menentukan keamanan dan efektivitas akupunktur untuk mengobati depresi, nyeri, masalah tidur, dan pruritus uraemik pada orang yang menjalani perawatan dialisis secara teratur.[67]
Lihat juga
suntingReferensi
sunting- ^ a b c d e "What is renal failure?". Johns Hopkins Medicine (dalam bahasa Inggris). Diarsipkan dari versi asli tanggal 2017-06-18. Diakses tanggal 18 December 2017.
- ^ a b c GBD 2015 Mortality Causes of Death Collaborators (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903 . PMID 27733281.
- ^ a b c d e "What Is Chronic Kidney Disease?". National Institute of Diabetes and Digestive and Kidney Diseases. June 2017. Diarsipkan dari versi asli tanggal 2017-12-21. Diakses tanggal 19 December 2017.
- ^ a b Liao MT, Sung CC, Hung KC, Wu CC, Lo L, Lu KC (2012). "Insulin resistance in patients with chronic kidney disease". Journal of Biomedicine & Biotechnology. 2012: 691369. doi:10.1155/2012/691369. PMC 3420350 . PMID 22919275.
- ^ a b "Kidney Failure". MedlinePlus (dalam bahasa Inggris). Diarsipkan dari versi asli tanggal 2016-07-04. Diakses tanggal 11 November 2017.
- ^ a b c "Chronic Kidney Disease Tests & Diagnosis". National Institute of Diabetes and Digestive and Kidney Diseases. October 2016. Diarsipkan dari versi asli tanggal 2017-12-22. Diakses tanggal 19 December 2017.
- ^ a b "Kidney Failure". National Institute of Diabetes and Digestive and Kidney Diseases. Diarsipkan dari versi asli tanggal 2018-07-27. Diakses tanggal 11 November 2017.
- ^ a b c d e "Managing Chronic Kidney Disease". National Institute of Diabetes and Digestive and Kidney Diseases. October 2016. Diarsipkan dari versi asli tanggal 2017-12-21. Diakses tanggal 2020-05-27.
- ^ Kesalahan pengutipan: Tag
<ref>tidak sah; tidak ditemukan teks untuk ref bernamaGBD2016Prev - ^ a b c KDIGO: Kidney Disease Improving Global Outcomes (August 2009). "KDIGO Clinical Practice Guideline for the Diagnosis, Evaluation, Prevention, and Treatment of Chronic Kidney Disease-Mineral and Bone Disorder (CKD-MBD)" (PDF). Kidney Int. 76 (Suppl 113). Diarsipkan dari versi asli (PDF) tanggal 2016-12-13.
- ^ "Summary of Recommendation Statements". Kidney International Supplements. 3 (1): 5–14. January 2013. doi:10.1038/kisup.2012.77. PMC 4284512 . PMID 25598998.
- ^ Ferri, Fred F. (2017). Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1 (dalam bahasa Inggris). Elsevier Health Sciences. hlm. 294–295. ISBN 9780323529570.
- ^ a b c d Xie X, Liu Y, Perkovic V, Li X, Ninomiya T, Hou W, et al. (May 2016). "Renin-Angiotensin System Inhibitors and Kidney and Cardiovascular Outcomes in Patients With CKD: A Bayesian Network Meta-analysis of Randomized Clinical Trials". American Journal of Kidney Diseases (Systematic Review & Meta-Analysis). 67 (5): 728–41. doi:10.1053/j.ajkd.2015.10.011. PMID 26597926.
- ^ Wile D (September 2012). "Diuretics: a review". Annals of Clinical Biochemistry. 49 (Pt 5): 419–31. doi:10.1258/acb.2011.011281. PMID 22783025.
- ^ James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. (February 2014). "2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8)". JAMA. 311 (5): 507–20. doi:10.1002/14651858.CD011339.pub2. PMC 6485696 . PMID 24352797.
- ^ "Eating Right for Chronic Kidney Disease | NIDDK". National Institute of Diabetes and Digestive and Kidney Diseases. Diarsipkan dari versi asli tanggal 2019-10-02. Diakses tanggal 5 September 2019.
- ^ "Anemia in Chronic Kidney Disease". National Institute of Diabetes and Digestive and Kidney Diseases. July 2016. Diarsipkan dari versi asli tanggal 2017-12-21. Diakses tanggal 19 December 2017.
- ^ "Mineral & Bone Disorder in Chronic Kidney Disease". National Institute of Diabetes and Digestive and Kidney Diseases. November 2015. Diarsipkan dari versi asli tanggal 2017-12-22. Diakses tanggal 19 December 2017.
- ^ a b "Chronic Kidney Disease". medscape. 2018-09-16. Diarsipkan dari versi asli tanggal 2014-04-07.
- ^ Hruska KA, Mathew S, Lund R, Qiu P, Pratt R (July 2008). "Hyperphosphatemia of chronic kidney disease". Kidney International. 74 (2): 148–57. doi:10.1038/ki.2008.130. PMC 2735026 . PMID 18449174.
- ^ Faul C, Amaral AP, Oskouei B, Hu MC, Sloan A, Isakova T, et al. (November 2011). "FGF23 induces left ventricular hypertrophy". The Journal of Clinical Investigation. 121 (11): 4393–408. doi:10.1172/JCI46122. PMC 3204831 . PMID 21985788.
- ^ Gutiérrez OM, Mannstadt M, Isakova T, Rauh-Hain JA, Tamez H, Shah A, et al. (August 2008). "Fibroblast growth factor 23 and mortality among patients undergoing hemodialysis". The New England Journal of Medicine. 359 (6): 584–92. doi:10.1056/NEJMoa0706130. PMC 2890264 . PMID 18687639.
- ^ Bacchetta J, Sea JL, Chun RF, Lisse TS, Wesseling-Perry K, Gales B, et al. (January 2013). "Fibroblast growth factor 23 inhibits extrarenal synthesis of 1,25-dihydroxyvitamin D in human monocytes". Journal of Bone and Mineral Research. 28 (1): 46–55. doi:10.1002/jbmr.1740. PMC 3511915 . PMID 22886720.
- ^ Bover J, Jara A, Trinidad P, Rodriguez M, Martin-Malo A, Felsenfeld AJ (August 1994). "The calcemic response to PTH in the rat: effect of elevated PTH levels and uremia". Kidney International. 46 (2): 310–7. doi:10.1038/ki.1994.276. PMID 7967341.
- ^ Longo et al., Harrison's Principles of Internal Medicine, 18th ed., p. 3109
- ^ Brandenburg VM, Cozzolino M, Ketteler M (2011). "Calciphylaxis: a still unmet challenge". Journal of Nephrology. 24 (2): 142–8. doi:10.5301/jn.2011.6366. PMID 21337312.
- ^ Adrogué HJ, Madias NE (September 1981). "Changes in plasma potassium concentration during acute acid-base disturbances". The American Journal of Medicine. 71 (3): 456–67. doi:10.1016/0002-9343(81)90182-0. PMID 7025622.
- ^ Mak RH, Ikizler AT, Kovesdy CP, Raj DS, Stenvinkel P, Kalantar-Zadeh K (March 2011). "Wasting in chronic kidney disease". Journal of Cachexia, Sarcopenia and Muscle. 2 (1): 9–25. doi:10.1007/s13539-011-0019-5. PMC 3063874 . PMID 21475675.
- ^ a b Vecchio M, Navaneethan SD, Johnson DW, Lucisano G, Graziano G, Saglimbene V, et al. (December 2010). "Interventions for treating sexual dysfunction in patients with chronic kidney disease" (PDF). The Cochrane Database of Systematic Reviews (12): CD007747. doi:10.1002/14651858.CD007747.pub2. PMID 21154382. Diarsipkan (PDF) dari versi asli tanggal 2021-08-28. Diakses tanggal 2020-05-27.
- ^ Hoyer, FF; Nahrendorf, M (2 January 2019). "Uremic Toxins Activate Macrophages". Circulation. 139 (1): 97–100. doi:10.1161/CIRCULATIONAHA.118.037308. PMID 30592654.
- ^ Damman K, Valente MA, Voors AA, O'Connor CM, van Veldhuisen DJ, Hillege HL (February 2014). "Renal impairment, worsening renal function, and outcome in patients with heart failure: an updated meta-analysis". European Heart Journal. 35 (7): 455–69. doi:10.1093/eurheartj/eht386. PMID 24164864. Diarsipkan dari versi asli tanggal 2016-02-23. Diakses tanggal 2020-05-27.
- ^ GBD 2015 Disease Injury Incidence Prevalence Collaborators (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577 . PMID 27733282.
- ^ "United States Renal Data System (USRDS)". Diarsipkan dari versi asli tanggal 2007-02-13.
- ^ Qaseem A, Hopkins RH, Sweet DE, Starkey M, Shekelle P (December 2013). "Screening, monitoring, and treatment of stage 1 to 3 chronic kidney disease: A clinical practice guideline from the American College of Physicians". Annals of Internal Medicine. 159 (12): 835–47. doi:10.7326/0003-4819-159-12-201312170-00726. PMID 24145991.
- ^ Weckmann GF, Stracke S, Haase A, Spallek J, Ludwig F, Angelow A, et al. (October 2018). "Diagnosis and management of non-dialysis chronic kidney disease in ambulatory care: a systematic review of clinical practice guidelines". BMC Nephrology. 19 (1): 258. doi:10.1186/s12882-018-1048-5. PMC 6180496 . PMID 30305035.
- ^ Johnson, David (2011-05-02). "Chapter 4: CKD Screening and Management: Overview". Dalam Daugirdas, John. Handbook of Chronic Kidney Disease Management. Lippincott Williams and Wilkins. hlm. 32–43. ISBN 978-1-58255-893-6. Diarsipkan dari versi asli tanggal 2011-08-17. Diakses tanggal 2011-07-25.
- ^ "Kidney scans". Singlehealth. Diarsipkan dari versi asli tanggal 2021-08-28.
- ^ a b c d e f g National Kidney Foundation (2002). "K/DOQI clinical practice guidelines for chronic kidney disease". Diarsipkan dari versi asli tanggal 2005-04-15. Diakses tanggal 2008-06-29.
- ^ a b National Institute for Health and Clinical Excellence. Clinical guideline 73: Chronic kidney disease. London, 2008.
- ^ Malhotra R, Nguyen HA, Benavente O, Mete M, Howard BV, Mant J, et al. (October 2017). "Association Between More Intensive vs Less Intensive Blood Pressure Lowering and Risk of Mortality in Chronic Kidney Disease Stages 3 to 5: A Systematic Review and Meta-analysis". JAMA Internal Medicine. 177 (10): 1498–1505. doi:10.1001/jamainternmed.2017.4377. PMC 5704908 . PMID 28873137.
- ^ Chauhan V, Vaid M (November 2009). "Dyslipidemia in chronic kidney disease: managing a high-risk combination". Postgraduate Medicine. 121 (6): 54–61. doi:10.3810/pgm.2009.11.2077. PMID 19940417.
- ^ Kalantar-Zadeh K, Fouque D (November 2017). "Nutritional Management of Chronic Kidney Disease". The New England Journal of Medicine. 377 (18): 1765–1776. doi:10.1056/NEJMra1700312. PMID 29091561.
- ^ Passey C (May 2017). "Reducing the Dietary Acid Load: How a More Alkaline Diet Benefits Patients With Chronic Kidney Disease". J Ren Nutr (Review). 27 (3): 151–160. doi:10.1053/j.jrn.2016.11.006. PMID 28117137.
- ^ Locatelli F, Aljama P, Canaud B, Covic A, De Francisco A, Macdougall IC, et al. (September 2010). "Target haemoglobin to aim for with erythropoiesis-stimulating agents: a position statement by ERBP following publication of the Trial to reduce cardiovascular events with Aranesp therapy (TREAT) study". Nephrology, Dialysis, Transplantation. 25 (9): 2846–50. doi:10.1093/ndt/gfq336. PMID 20591813. Diarsipkan dari versi asli tanggal 2021-08-28. Diakses tanggal 2020-05-27.
- ^ Clement FM, Klarenbach S, Tonelli M, Johnson JA, Manns BJ (June 2009). "The impact of selecting a high hemoglobin target level on health-related quality of life for patients with chronic kidney disease: a systematic review and meta-analysis". Archives of Internal Medicine. 169 (12): 1104–12. doi:10.1001/archinternmed.2009.112. PMID 19546410.
- ^ a b Levin A, Hemmelgarn B, Culleton B, Tobe S, McFarlane P, Ruzicka M, et al. (November 2008). "Guidelines for the management of chronic kidney disease". CMAJ. 179 (11): 1154–62. doi:10.1503/cmaj.080351. PMC 2582781 . PMID 19015566.
- ^ "Anaemia management in people with chronic kidney disease (CG114)". NICE Clinical Guideline. UK National Institute for Health and Care Excellence. February 2011. Diarsipkan dari versi asli tanggal 2014-01-04. Diakses tanggal 2020-05-27.
- ^ Yang, Qianchun; Abudou, Minawaer; Xie, Xi Sheng; Wu, Taixiang (2014-10-09). Cochrane Kidney and Transplant Group, ed. "Androgens for the anaemia of chronic kidney disease in adults". Cochrane Database of Systematic Reviews (dalam bahasa Inggris). doi:10.1002/14651858.CD006881.pub2.
- ^ Vanholder R, De Smet R, Glorieux G, Argilés A, Baurmeister U, Brunet P, et al. (May 2003). "Review on uremic toxins: classification, concentration, and interindividual variability". Kidney International. 63 (5): 1934–43. doi:10.1046/j.1523-1755.2003.00924.x. PMID 12675874.
- ^ Yamamoto, Suguru; Kazama, Junichiro James; Wakamatsu, Takuya; Takahashi, Yoshimitsu; Kaneko, Yoshikatsu; Goto, Shin; Narita, Ichiei (14 September 2016). "Removal of uremic toxins by renal replacement therapies: a review of current progress and future perspectives". Renal Replacement Therapy. 2 (1). doi:10.1186/s41100-016-0056-9.
- ^ a b Perazella MA, Khan S (March 2006). "Increased mortality in chronic kidney disease: a call to action". The American Journal of the Medical Sciences. 331 (3): 150–3. doi:10.1097/00000441-200603000-00007. PMID 16538076.
- ^ Sarnak MJ, Levey AS, Schoolwerth AC, Coresh J, Culleton B, Hamm LL, et al. (October 2003). "Kidney disease as a risk factor for development of cardiovascular disease: a statement from the American Heart Association Councils on Kidney in Cardiovascular Disease, High Blood Pressure Research, Clinical Cardiology, and Epidemiology and Prevention". Circulation. 108 (17): 2154–69. doi:10.1161/01.CIR.0000095676.90936.80. PMID 14581387.
- ^ Tonelli M, Wiebe N, Culleton B, House A, Rabbat C, Fok M, et al. (July 2006). "Chronic kidney disease and mortality risk: a systematic review". Journal of the American Society of Nephrology. 17 (7): 2034–47. doi:10.1681/ASN.2005101085. PMID 16738019. Diarsipkan dari versi asli tanggal 2008-06-09. Diakses tanggal 2020-05-27.
- ^ Heidenheim AP, Kooistra MP, Lindsay RM (2004). Quality of life. Contrib Nephrol. Contributions to Nephrology. 145. hlm. 99–105. doi:10.1159/000081673. ISBN 978-3-8055-7808-0. PMID 15496796.
- ^ de Francisco AL, Piñera C (January 2006). "Challenges and future of renal replacement therapy". Hemodialysis International. International Symposium on Home Hemodialysis. 10 Suppl 1 (Suppl 1): S19–23. doi:10.1111/j.1542-4758.2006.01185.x. PMID 16441862.
- ^ Groothoff JW (July 2005). "Long-term outcomes of children with end-stage renal disease". Pediatric Nephrology. 20 (7): 849–53. doi:10.1007/s00467-005-1878-9. PMID 15834618.
- ^ Giri M (2004). "Choice of renal replacement therapy in patients with diabetic end stage renal disease". EDTNA/ERCA Journal. 30 (3): 138–42. doi:10.1111/j.1755-6686.2004.tb00353.x. PMID 15715116.
- ^ Pierratos A, McFarlane P, Chan CT (March 2005). "Quotidian dialysis--update 2005". Current Opinion in Nephrology and Hypertension. 14 (2): 119–24. doi:10.1097/00041552-200503000-00006. PMID 15687837. Diarsipkan dari versi asli tanggal 2020-08-27. Diakses tanggal 2020-05-27.
- ^ a b Maisonneuve P, Agodoa L, Gellert R, Stewart JH, Buccianti G, Lowenfels AB, et al. (July 1999). "Cancer in patients on dialysis for end-stage renal disease: an international collaborative study". Lancet. 354 (9173): 93–9. doi:10.1016/S0140-6736(99)06154-1. PMID 10408483.
- ^ American Society of Nephrology. "Five Things Physicians and Patients Should Question" (PDF). Choosing Wisely: An Initiative of the ABIM Foundation. Diarsipkan (PDF) dari versi asli tanggal 2012-04-16. Diakses tanggal August 17, 2012.
- ^ Chertow GM, Paltiel AD, Owen WF, Lazarus JM (June 1996). "Cost-effectiveness of cancer screening in end-stage renal disease". Archives of Internal Medicine. 156 (12): 1345–50. doi:10.1001/archinte.1996.00440110117016. PMID 8651845.
- ^ Centers for Disease Control Prevention (CDC) (March 2007). "Prevalence of chronic kidney disease and associated risk factors--United States, 1999-2004". MMWR. Morbidity and Mortality Weekly Report. 56 (8): 161–5. PMID 17332726. Diarsipkan dari versi asli tanggal 2017-07-19. Diakses tanggal 2020-05-27.
- ^ Morgan T (21 January 2009). "Chronic Kidney Disease (stages 3–5) prevalence estimates using data from the Neoerica study (2007)". Association of Public Health Observatories. Diarsipkan dari versi asli tanggal 2011-07-18. Diakses tanggal 2020-05-27.
- ^ GBD 2013 Mortality Causes of Death Collaborators (January 2015). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604 . PMID 25530442. Table 2, p. 137
- ^ "Olmesartan". clinicaltrials. Diarsipkan dari versi asli tanggal 2021-08-28.
- ^ "Angiotesin Receptor". Diarsipkan dari versi asli tanggal 2020-01-27.
- ^ Kim, Kun Hyung; Lee, Myeong Soo; Kim, Tae-Hun; Kang, Jung Won; Choi, Tae-Young; Lee, Jae Dong (2016-06-28). "Acupuncture and related interventions for symptoms of chronic kidney disease". The Cochrane Database of Systematic Reviews (6): CD009440. doi:10.1002/14651858.CD009440.pub2. ISSN 1469-493X. PMID 27349639. Diarsipkan dari versi asli tanggal 2016-09-24. Diakses tanggal 2020-05-27.
Pranala luar
sunting| Cari tahu mengenai Gagal ginjal kronis pada proyek-proyek Wikimedia lainnya: | |
| Definisi dan terjemahan dari Wiktionary | |
| Gambar dan media dari Commons | |
| Berita dari Wikinews | |
| Kutipan dari Wikiquote | |
| Teks sumber dari Wikisource | |
| Buku dari Wikibuku | |
- National Kidney Foundation Diarsipkan 2007-02-26 di Wayback Machine.
- ginjal Kegagalan, Komplikasi kronis dan Dialisis Diarsipkan 2008-10-28 di Wayback Machine. - emedicine.com
- Kidney Foundation of Canada Diarsipkan 2019-10-06 di Wayback Machine.
- (Inggris) Tanya's Feline Chronic Renal Failure Information Center Diarsipkan 2023-07-20 di Wayback Machine.
- (Inggris) National Kidney Foundation Diarsipkan 2007-02-26 di Wayback Machine.
- (Inggris) EUTox - Uremic Toxins Work Group of the ESAO - Uremic toxins accumulating in chronic renal failure Diarsipkan 2023-06-06 di Wayback Machine.
- (Inggris) Renal Failure, Chronic and Dialysis Complications Diarsipkan 2008-10-28 di Wayback Machine. - emedicine.com
- (Inggris) Chronic Renal Failure - emedicine.com Diarsipkan 2008-11-13 di Wayback Machine.